- Autor Curtis Blomfield blomfield@medicinehelpful.com.
- Public 2023-12-16 20:55.
- Naposledy změněno 2025-01-24 08:50.
Při problémech s dutinou ústní je extrémně těžké takové nepříjemné změny ignorovat. Právě z tohoto důvodu bude prevence onemocnění parodontu a jejich následná léčba vždy aktuální. Ostatně nemoci této skupiny jsou poměrně časté, jak u dospělých, tak u dětí.
Co je podstatou nemoci
Abyste tomuto problému lépe porozuměli, existuje několik klíčových pojmů, které je třeba vyřešit. Můžete začít s parodontem.

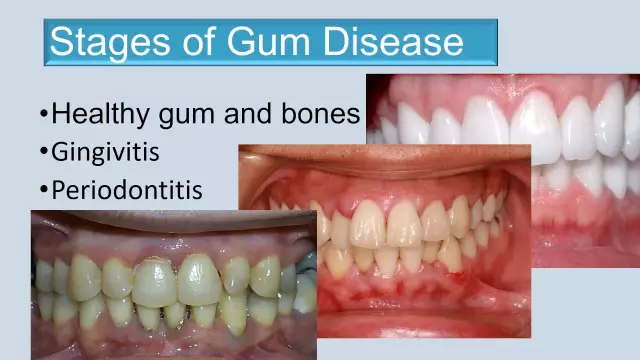
Tento termín se používá k označení tkání přiléhajících k zubu a bezpečně jej fixujících v čelisti. Ve skutečnosti mluvíme o parodontálním vazivu (spojuje kostní otvor a kořen zubu), dásni, kostní tkáni, alveolárních výběžcích a samotném cementu zubu. Dává smysl věnovat pozornost různým tkáním, které tvoří, z toho důvodu, že takové onemocnění může postihnout každou z nich individuálně.
Pokud jde o samotný proces, který má destruktivní účinek na prvky dutiny ústní, ve většině případů se jedná o zánět celé struktury nebo tkání okraje dásně.
Přirozeně onemocnění spojená s dásněmia zuby, mohou být tumorózní, dystrofické nebo zánětlivé.
Je třeba si uvědomit, že onemocnění parodontu je jedním z nejčastějších problémů, se kterými pacienti přicházejí k zubnímu lékaři. Po prostudování údajů WHO můžete zjistit následující skutečnost: nemoci tohoto druhu u dětí se vyskytují v 80% případů v mnoha zemích světa. S nemocemi této skupiny se často musí potýkat i dospělí.
Důvody
Problémy s dásněmi a jinými tkáněmi ústní dutiny se samozřejmě nevyskytují samy od sebe - k jejich vzhledu přispívají určité procesy.
Pokud jde o specifické faktory relevantní pro etiologii onemocnění v této skupině, lze je rozdělit do dvou klíčových kategorií: lokální a obecné. Ve skutečnosti mluvíme o zubním plaku, traumatech, usazeninách subgingiválního a supragingiválního kamene, defektech protetiky, shlukování zubů, anomáliích v úponu uzdičky jazyka a rtů atd.

Jakékoli onemocnění parodontu je často výsledkem nerovnováhy biologického systému (plaku a ústní tekutiny).
Když budeme konkrétněji mluvit o faktorech obecné povahy, stojí za to zdůraznit nedostatek vitamínů skupin B, C, E. Jejich nedostatek má negativní dopad na strukturu a funkci parodontálních tkání. Nedostatek potřebných vitamínů může způsobit takové problémy, jako je narušení metabolismu bílkovin, fosforu a vápníku, sacharidů a lipidů. Nevylučujte riziko organických a funkčních změn v zažívacím traktu,nervový, cévní, endokrinní a také nervový systém těla.
Má smysl věnovat pozornost skutečnosti, že onemocnění parodontu může být způsobeno takovými problémy, jako je dědičná predispozice, krevní onemocnění, alergické reakce, změny v reaktivitě těla, imunodeficience a narušení hormonálního systému.
Parodontóza
Základem tohoto onemocnění je atroficko-dystrofický proces v parodontálních tkáních. Průběh takového onemocnění lze popsat jako pomalý, bez jasných příznaků.
Ve většině případů se onemocnění parodontu projevuje obnažením kořenů zubů nebo vizuálním zvětšením jejich délky v důsledku poklesu dásní. Někdy mohou pacienti pociťovat bolest zubů a svědění dásní.
Léčba a prevence onemocnění parodontu je v tomto případě redukována na symptomatický účinek pomocí speciální léčby. Může to být "Fluogel", "Ftorlak" atd. V důsledku toho se odstraní zvýšená citlivost zubů. Lékař může také předepsat automasáž dásní. To se provádí za účelem nápravy trofických poruch. V některých případech jsou relevantní operace vestibuloplastiky, ale efekt jejich použití nemůže být dlouhodobý. Možné jsou i klínovité výplně.
Entiotropní léčba se nepoužívá, protože příčiny onemocnění parodontu stále nejsou skutečně jasné.
Parodontitida a gingivitida
Pokud mluvíme o takovém projevu problémů spojených s tkáněmi ústní dutiny, jako je paradentóza, pak stojí za zmínku, že totozánětlivé onemocnění, které postihuje všechny typy tkání v oblasti čelisti. Tento stav je charakterizován výskytem progresivní destrukce alveolárních výběžků čelistních kostí a také destrukcí dentogingiválního spojení.
Pokud jde o gingivitidu, lze ji popsat jako zánětlivý proces, který postihuje pouze tkáně okraje dásně. To znamená, že je ovlivněna pouze povrchová tkáň dásní.
Vyplatí se vědět o následující skutečnosti: tyto formy onemocnění spolu často souvisí. Pointa je, že zánět, který se objevil v tkáních dásní, může nakonec ovlivnit další prvky periodontální struktury. Z tohoto důvodu by diagnóza, jako je zánět dásní, neměla být ignorována, protože může později vést k mnohem hmatatelnějšímu problému.
Při zjišťování příčin onemocnění parodontu je nutné si všímat vlivu celé řady faktorů, vnějších i vnitřních. Takže u zánětu dásní je tento stav nejčastěji způsoben zanedbáním ústní hygieny, což vede k usazování zubního kamene a hromadění plaku.
To znamená, že přijetím základních preventivních opatření lze předejít poměrně vážnému problému.
Atrofická gingivitida
Pokračujeme v zvažování rysů periodontálního onemocnění a stojí za to věnovat pozornost této formě onemocnění. Vyvíjí se na pozadí chronického zánětlivého procesu postihujícího jak celý chrup, tak jednotlivé zuby.
V tomto případě je sliznice světle růžovábarva a gingivální papily zcela chybí nebo jsou vyhlazené. V tomto stavu pacient necítí velké nepohodlí. Stížnosti jsou obvykle spojeny s mírnou bolestí nebo mírným svěděním v oblasti dásní.
Chronická gingivitida
Klasifikace onemocnění parodontu zahrnuje takové negativní změny ve stavu ústních tkání.
Tento problém je nejčastěji zaznamenán u pacientů s patologií trávicího nebo kardiovaskulárního systému. Mezi příčiny vývoje onemocnění patří stavy imunodeficience a také vliv faktorů prostředí, včetně průmyslových. Hovoříme o chronické otravě olovem, rtutí a dalšími škodlivými prvky. Proto je důležité věnovat pozornost pracovním podmínkám a nebrat na lehkou váhu možná rizika nepříznivých účinků na zdraví.

Patogeneze tohoto typu onemocnění parodontu spočívá v tom, že po vystavení nepříznivému faktoru na tkáních se při čištění zubů a konzumaci pevné stravy objeví krvácení dásní, zápach z úst a pocit pálení.
K odstranění chronického zánětu dásní je nutné především neutralizovat faktory, které způsobují rozvoj onemocnění. Pozornost je třeba věnovat profesionální ústní hygieně. Relevantní bude plnohodnotná kompetentní strava, detoxikace těla a neustálý příjem vody.
Ulcerózní nekrotizující gingivitida
Toto je další forma, kterou může mít zánětlivé onemocnění parodontu. Předcházeltakový stav dysbakteriózy, snížení odolnosti organismu, hypoavitaminóza, chřipka, hypotermie, imunologické problémy, různé stresové situace a angíny.
Nebude zbytečné vědět, že v případě rozvoje zánětu dásní na pozadí krevních onemocnění by měla být provedena diferenciální diagnostika.
Léčba zahrnuje rychlou eliminaci ohniska zánětu a provedení nezbytných opatření k zastavení jeho účinku na zbytek tkání dutiny ústní. Za pozornost stojí i snížení celkové intoxikace. Jako opatření, která mají lokální účinek, můžete použít odstranění nekrotické tkáně, anestezii a ošetření širokospektrými antibakteriálními léky těch oblastí dásní, které byly postiženy.
Nezapomeňte na prevenci: abyste předešli opakování onemocnění, je třeba se vyvarovat výskytu infekčních onemocnění a neodkládat ošetření zubů v případě zjevných problémů.
Fokální juvenilní parodontitida
Této formy zánětu by rozhodně měli věnovat pozornost ti, kteří se zajímají o klasifikaci onemocnění parodontu.
Podstata tohoto problému se redukuje na selektivní poškození podpůrného aparátu prvních stálých zubů. Bakterie-aktinomycety vyvolávají takové onemocnění. V naprosté většině případů se takový problém projevuje u dětí, jejichž rodiče jsou přenašeči výše uvedeného mikroorganismu.
Zánětlivá reakce je minimální, ale reakce imunitního systému jsou potlačeny. Postupem času v těle dítětevytvářejí se specifické protilátky, které umožňují, aby další stálé zuby zůstaly chráněny.
Léčba tohoto typu onemocnění parodontu se omezuje na používání antibiotik po dobu 21 dnů nebo déle a také na lokální intervence. Když už mluvíme o dlouhodobém užívání antibiotik, stojí za zmínku, že toto opatření je nezbytné, protože škodlivé mikroorganismy pronikají nejen do periodontální rýhy, ale také do periodontální kapsy a dokonce hluboko do kostních struktur a tkání. Takový negativní stav je poměrně trvalý, proto je nutný dlouhodobý účinek.
Rezistentní a rychle progredující parodontitida
Tento problém je důsledkem vlivu specifické mikroflóry několika druhů. Pokud působí několik typů patogenů současně, pak se působení každého z nich zesílí, což vede k destrukci tkáně a potlačení imunitní odpovědi.
Vzhledem k patogenezi tohoto typu onemocnění parodontu by nejúčinnější léčebnou strategií byla intenzivní antimikrobiální terapie (alespoň 3 týdny) a důkladné mechanické ošetření parodontálních váčků.
Je také možný chirurgický zákrok. V tomto případě budou relevantní operace chlopní, které se provádějí až poté, co pacient dokončí úplný cyklus antimikrobiální terapie.

Aby byla léčba co nejúčinnější, je nutné nejprve provést mikrobiologickou analýzu obsahu bioptických vzorků tkáně a parodontukapsy.
Nádorové léze parodontu
To, co dělá tyto nemoci výjimečnými, je skutečnost, že je extrémně obtížné je předvídat kvůli rozvoji tohoto onemocnění pouze u lidí, kteří mají zpočátku k takovým projevům predispozici.
Hormonální změny mohou být identifikovány jako faktor provokující rozvoj nádorů a nádorových lézí. Může se jednat například o hromadění růstového hormonu během těhotenství nebo puberty. Příčiny vzniku nádorových lézí mohou také zahrnovat zánět předcházející onemocnění nebo vliv traumatického faktoru, který je chronické povahy.
V poslední době lékaři stanovili další důvod pro manifestaci takové patologie, jako jsou nádorové léze parodontu. Hovoříme o aktivním užívání anabolik, která mladí lidé často užívají při kulturistice a jiných silových sportech.
Metody léčby onemocnění parodontu se v případě této patologie redukují na odstranění zánětu a traumatu (pokud je přítomno) a v případě potřeby odstranění přerostlých tkání chirurgickým zákrokem. Operace je nejrelevantnější metodou pro takové diagnózy, jako je „hypertrofická gingivitida“, „gingivální fibromatóza“a „interradikulární granulom“.
Po operaci je důležité pečlivě dodržovat pravidla ústní hygieny a používat antibakteriální a speciální antiseptické výplachy.
Diagnostika onemocnění parodontu
Proces diagnostiky bere v úvahu stupeňpovaha a prevalence procesu, stejně jako klinický obraz jako celek.
Pokud mluvíme o paradentóze, pak bude diferenciální diagnostika v tomto případě zaměřena na identifikaci tří hlavních příznaků, pomocí kterých lze určit závažnost onemocnění. Hovoříme o kostní resorpci, patologické pohyblivosti zubů a hloubce parodontální kapsy.
Akutní a chronické formy se poznají podle společných následujících příznaků: otok a hyperémie sliznice alveolárního výběžku, bolest určitého zubu při mačkání nebo žvýkání potravy, infiltrace a zhoršení stavu pacienta jako celek.

Jako rozlišovací znak, který označuje tento typ onemocnění parodontu, lze identifikovat abscesy, které se objevují na různých místech. První projde a po 5-7 dnech se objeví další. Místo jejich lokalizace je blízko okraje dásně, ale s parodontální kapsou není žádná zpráva.
Definice různých forem gingivitidy byla uvedena výše. Ale pokud jde o diagnostiku traumatických uzlin, v tomto případě je kromě stupně poškození parodontu nutné stanovit etiologický faktor. Pro tyto účely je vhodný standardní průzkum a metoda průzkumu. Poté budete muset věnovat pozornost patogenezi onemocnění.
Léčba
V zásadě diagnostika a léčba onemocnění parodontu spočívá v identifikaci specifických příznaků, určení formy onemocnění, jeho rysů a následné neutralizacizánět spolu s bolestivými příznaky.
V závislosti na situaci však mohou mít metody překonání nemoci určité rozdíly.
Stojí také za pochopení, že klíčovými cíli léčby jsou obnova a zachování funkce žvýkání, normalizace estetiky a neutralizace negativního dopadu patologických procesů jak na tělo jako celek, tak na tkáně parodontu konkrétně.
Je obtížné vyčlenit samostatnou metodu ovlivnění problému jako nejrelevantnější, protože pouze komplexní léčba onemocnění parodontu může poskytnout požadovaný výsledek.
Je také důležité vědět, že existuje řada základních principů, na kterých je postaven proces překonání nemoci. Jde o individualitu, komplexnost, patogenetickou i etiotropní terapii. Série regeneračních opatření dokončuje proces léčby.

Pokud jde o klíčové úkoly, které klinická parodontologie poskytuje, vypadají takto:
1. Patogenetické zdůvodnění.
2. Vliv na mikrobiální (etiologický) faktor.
3. Opatření zaměřená na zabránění progresi destruktivního procesu.
4. Terapeutický účinek na celé tělo a zejména na periodontální tkáně. Podstatou entiotropní terapie je v tomto případě odstranění základní příčiny onemocnění.
5. Obnova funkčních a morfologických charakteristik parodontu.
Nyní je k dispozici mnoho různých antimikrobiálních látek se správným stupněmúčinky, které jsou prezentovány v nejrůznějších formách (nitě, gely, elixíry, destičky, masti atd.). Je však důležité pochopit, že nesystematické využívání těchto prostředků může zhoršit onemocnění parodontu u dětí a dospělých, což způsobí rozvoj kandidózy úst a porušení mikrobiocenózy dutiny ústní.
Z tohoto důvodu by měl být po odborné diagnóze sestaven léčebný plán kvalifikovaným lékařem, který je schopen zohlednit všechny individuální charakteristiky stavu pacienta s parodontální patologií. Mezi takové rysy patří doba trvání onemocnění, celkový stav pacienta, dříve provedená léčba, její výsledky a další faktory.
Příkladem je účinek na katarální zánět dásní. V první řadě je pacient naučen správné ústní hygieně, po které dochází k odstranění lokálních dráždivých látek. Může se jednat o výplň zubů postižených kazem, s obnovením kontaktních bodů a také o odstranění zubních usazenin.
Další fází léčby, která pomůže odstranit parodontální onemocnění, je lokální protizánětlivá terapie, při které se využívá použití fytopreparátů. Fyzioterapeutická léčba v případě katarálního zánětu dásní zlepší mikrocirkulaci. Z tohoto důvodu může být pacientovi ukázána elektroforéza, hydromasáž dásní a další procedury.
Vhodnými indikacemi je možné eliminovat nesprávné postavení zubů, anomálie ve vývoji měkkých tkání a skusu. V tomto případě je to patrnédrogy mohou pomoci. Například gel obsahuje složky, které mají dostatečně vysoký terapeutický účinek. Způsob jeho aplikace není složitý: po dokončení antiseptického ošetření okraje dásně se zuby izolují bavlněnými smotky a poté se vysuší. K nanášení gelu se používá injekční stříkačka nebo hladítko. Jako místo aplikace je vybrán gingivální sulcus nebo marginální gingiva.
Doporučuje se také použít keratoplastiku nové generace 3-5 dní po nástupu onemocnění. Výsledkem bude stimulace reparačních procesů.
Výsledky
Prevence onemocnění parodontu a léčba této patologie je pro mnohé důležitým tématem, protože onemocnění tkání dutiny ústní poměrně často trápí lidi různých věkových kategorií.

Abyste nečelili zánětu dásní, paradentóze a dalším podobným neduhům, musíte neustále dodržovat pravidla ústní hygieny a pečovat o stav těla jako celku. Pokud byly zaznamenány první příznaky onemocnění, je lepší okamžitě jít k lékaři, pak je šance na rychlou neutralizaci problému.